水島協同病院産婦人科 |
||||
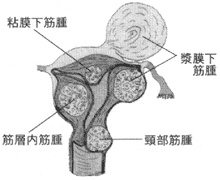
子宮筋腫って何? 子宮筋腫は、子宮筋層の平滑筋成分より発生する良性の腫瘍であり、生殖年齢にある女性の四人に一人が有している、非常に身近な病気の一つです。原因は不明ですが、女性ホルモンであるエストロゲンとの関与が考えられています。 症 状 子宮筋腫はできる場所により粘膜下筋腫、筋層内筋腫、漿膜下筋腫に分れ(図1)それらの部位や大きさにより、症状も様々です。粘膜下筋腫は、子宮内膜直下に発生したもので、発生頻度は5%程度と少ないのですが、小さいものでも症状は強く、過多月経、不正出血やそれらによる貧血、疼痛や不妊症の原因となったりします。 筋層内筋腫は最も高頻度であり、漿膜下筋腫は、子宮を覆う漿膜直下に発生するタイプで症状が軽いのが特徴です。しかし、いずれにしてもある程度の大きさになると、周囲の臓器を圧迫することにより便秘や頻尿、排尿痛や尿閉をきたしたり、腰痛や下肢のしびれ、放散痛の原因となったりもします。
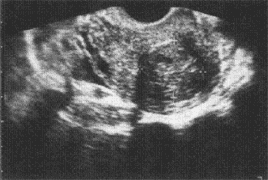
診 断 産婦人科の診察は、まず内診が基本となります。内診により、子宮の大きさ、硬度、腫瘤や圧痛の有無、可動性等多くの情報が得られます。必要な場合には、超音波検査を行います(図2)。経膣的、経腹的どちらも行いますが、子宮や付属器の場合、経膣的に行うとより詳細な情報が得られます。 以上については外来にて簡単に行える検査ですが、さらに検査が必要な場合、たとえば卵巣腫瘍との判別が困難なケースや、悪性疾患との鑑別が必要な場合にはMRIやCTなどの画像診断も併用します。
治 療 保存的方法と、手術療法とがありますが、治療方針は、筋腫の大きさと、自他覚症状の程度によって決定します。 1)手拳大以上の場合 無症状であっても手術療法の適応です。挙児希望のある場合は筋腫核出術を、そうでない場合は子宮摘出術を行います。 2)手拳大以下で無症状 半年後との定期検診で様子をみます。 3)手拳大以下で有症状 症状の程度にもよりますが、まず薬物療法を行います。無効の場合は手術適応となります。 筋腫の縮小をはかる薬物としては、種々のホルモン剤があり、筋腫の状態や合併症の有無により選択していきますが、いずれの薬剤にしても、筋腫を消失させることはできないため、一時的な筋腫縮小と症状改善をねらった治療法ということになります。 詳細を知りたい方は、気軽に産婦人科へおこしください。 |
||||
水島協同病院産婦人科 |
||||||
子宮内膜症は、子宮内膜様の組織が、子宮外に存在し、発育する良性の疾患で、生殖年齢にある女性の少なくとも5%に存在するといわれています。不妊症との関連や、近年増加傾向にあることから、文明病として注目されています。 症 状 主な症状は、下腹痛、腰痛、排便痛などの月経時疼痛であり、70%の患者に認めます。月経時以外に腹痛や性交痛を訴えることもあります。女性ホルモンであるエストロゲンによって増殖、進行するため、年齢と共に増悪傾向を示し、周囲組織との癒着をきたします(図1)。
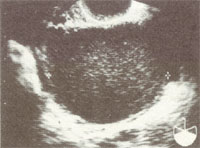
診 断 (1)内診 前述の自覚症状を参考に内診を行います。子宮や卵巣の可動性の制限や硬結の有無、大きさ、疼痛の有無等を調べます。 (2)超音波検査 内膜症性の卵巣のう腫(チョコレート嚢胞)の診断に有用です(図2)。外来でただちに行える検査法です。 (3)MRI・CT これらの画像検査も、悪性疾患との鑑識等、診断の一助となります(図3)。
(4)腹腔鏡 敬称の子宮内膜症の場合、前述の検査による診断は困難であり、腹腔鏡検査によって直視下に腹腔内を観察することによってのみ診断可能です。特に、不妊の訴えがある場合、重要な検査となります。内膜症患者の30%程度に不妊症を合併し、また原因不明不妊患者の約50%に内膜症が存在すると思われ、診断すると同時に、腹腔鏡下での手術治療も可能です。 治 癒 薬物療法と手術療法とがあります。自覚症状の程度や、妊娠希望の有無、年齢、既往治療の有無等を考慮し、治療法を選択していきます。軽度の月経痛が主訴の場合、鎮痛剤で様子をみる場合もありますが、症状が強い場合、内膜症組織を萎縮させる目的で、卵巣からのエストロゲン産生を抑える薬剤を使用します。点鼻薬、注射剤があり、約六ヵ月間持続し投与します。妊娠を希望する場合、先に述べた腹腔鏡や開腹により、病巣の電気的焼灼や摘出、癒着の剥離を行い妊孕能の改善を図ります。妊娠希望がなく薬物療法に抵抗する場合、子宮及び両側卵巣摘出術を含めた根治療法が必要となるケースもあります。 月経痛や不妊でお悩みの方は、気軽に産婦人科外来を受診してみてください。 |
||||||
水島協同病院産婦人科 |
||
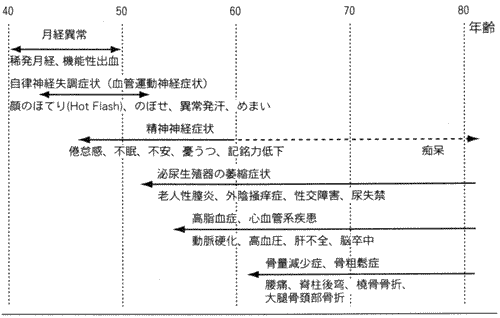
卵巣機能の低下により、卵巣からの女性ホルモン(主にエストロゲン)分泌が減少し、現れる様々な身体的障害を、更年期障害と言います。その開始時期は、個人差が大きいのですが、ほぼ四十五歳〜五十歳に分布しています。 症 状 エストロゲンの分泌が減少してくると、まず血管運動神経の障害による、のぼせ、ほてり、発汗などの症状や、不眠、いらいらなどの精神神経系、疲れやすい肩こりなどの運動神経系の症状が出現します。その後泌尿生殖期粘膜の萎縮をきたし、性交痛や出血等膣炎や尿失禁を起こし易くなったりします。さらに骨量の減少や高脂血症が生じ、これらは十年から二十年の年月を経て骨粗鬆症や心筋梗塞などの虚血性心疾患の発生につながります。(図)
診断と治療 閉経期前期であり、問診により先に述べた諸症状があると、先ず更年期障害を疑い、血液検査により、血中のホルモン値を調べます。その結果により、女性ホルモン補充療法を行うか決めますが、表に示すような疾患を有する方には使用できない場合もあります。 使用するホルモン剤は二種類あり、エストロゲン製剤、プロゲステロン製剤とになります。これら二種類の薬剤又は、エストロゲン製剤のみを使用する方法があり、剤型も、注射剤・内服剤・貼付剤等あります。詳細な問診のうえ、個々の症状に応じて使用法、量等決定していきます。 副 作 用  ホルモン補充療法の主な副作用として、不正性器出血、乳房痛があります。いずれも、エストロゲン剤を減量することで回避可能ですが、他の疾患との鑑別を目的に、定期的な子宮癌検診・乳癌検診等は必要です。 平均寿命の延長により、閉経前後は、女性にとって人生の終わりの時期から、人生後半への折り返し点へと、大きく変わっており、その時期に更年期障害に悩まされ、また慢性的疾患を抱え込むのは、不本意と考えられるようになってきています。また最近になり、エストロゲンは、アルツハイマー痴呆症の予防にも有効であることがわかってきました。閉経期を迎えてから三十年余の人生をより健康に生活していくための一助として、ホルモン補充療法を積極的に取り入れることが今や世界的な流れとなっています。 思いあたる点のある方、詳細を知りたい方は気軽に産婦人科にお越しください。 |
||








 第2回「子宮筋腫について」
第2回「子宮筋腫について」